
您当前的位置: > 科普知识 >
- 全网发布:06-20 10:37 发表者:fuda_oxq
7大常见肿瘤筛查推荐,来看美国癌症协会2018年最新更新!
作者丨Cloudy
来源丨医学界肿瘤频道
每年美国癌症协会(ACS)都会根据自家相关指南以及隔壁NHIS(国家卫生情报局)的相关数据,为医务人员和公众整出一份用于指导肿瘤筛查的报告。今年也不例外,一切都是外甥打灯笼,照旧(舅)而已啦。
今年的报告内容主要涵盖了乳腺癌、宫颈癌、结直肠癌、肺癌、前列腺癌、子宫内膜癌、卵巢癌这7大癌肿的筛查建议。
在撸完了近20页的报告原文后,下面界哥给各位带来了这份报告内容的提炼总结,供各位管中窥豹,小指头轻轻划一划,让我们轻轻走起。
一 肺癌
1. 一图看明要点
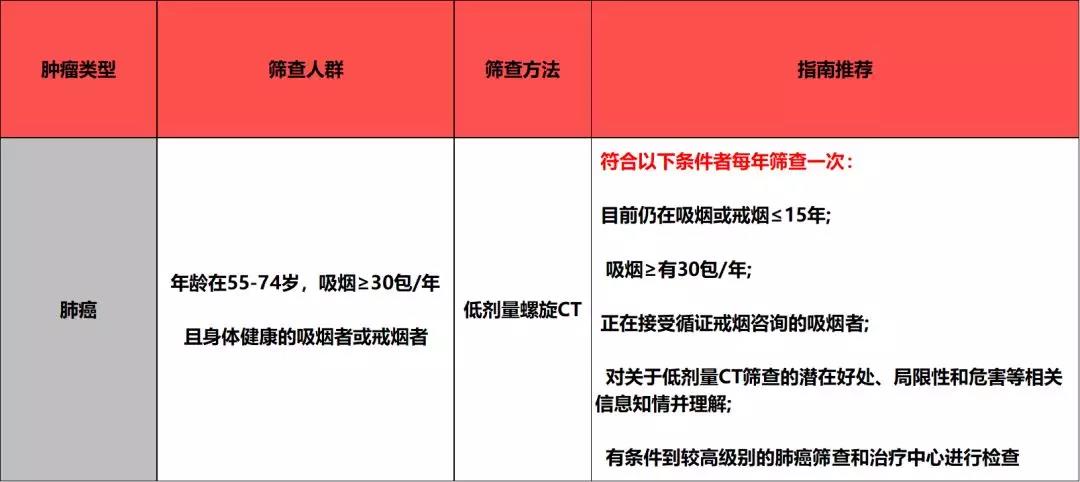
2. 筛查建议
(1)戒烟咨询很重要
本次报告特别强调了戒烟咨询在肺癌筛查中的重要性。以往指南建议在进行肺癌筛查前,参与筛查的个体应先接受戒烟咨询,并且筛查不能替代戒烟咨询。
所有吸烟的个体都应被告知继续吸烟的患癌风险,告知在患者戒烟过程中也同样重要。这次的报告更是把戒烟咨询作为确定患者是否符合肺癌筛查条件的重要一环。
(2)关于肺癌筛查
利:低剂量螺旋CT用于肺癌的筛查已经被证能有力地降低参与筛查者死于肺癌的风险。
弊:筛查可能会出现假阳性的结果,这就需要继续进行定期的检查,甚至在有些情况下需要进行侵入性的操作来明确筛查肿物的性质。
虽然弊端客观存在,但机率也不是很大,只有<1 / 1000的假阳性患者有因诊断检查而出现严重并发症;患者在诊断评估后的60天内死亡的案例也有见报道,但罕见,而且大多数发生在肺癌患者身上。
局限性:筛查并不能发现所有的早期肺癌,因此也不是所有进行筛查的人都能避免死于肺癌的可能性。
有鉴于此,在进行筛查前,参与筛查的个体应咨询专科医生的意见,并进行戒烟咨询,明确自身的情况结合自身意愿和医生的建议再决定筛查是否进行。
二 结直肠癌
1. 一图看明要点
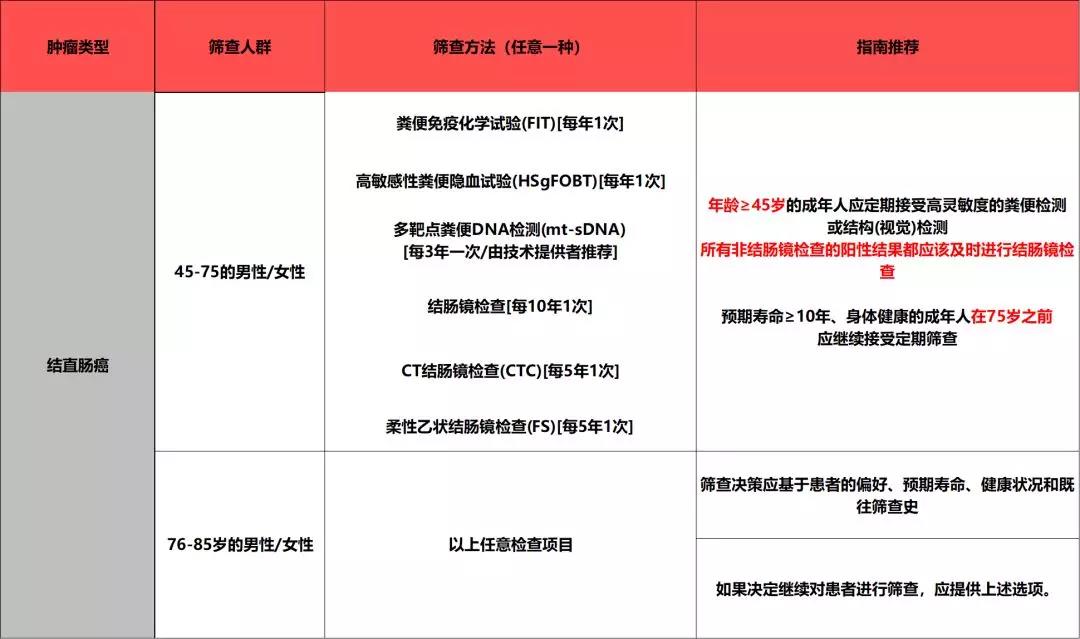
2. 在普通风险人群筛查建议
鉴于目前50岁以下成人结直肠癌的发病率和死亡率仍有增长的趋势,而且目前研究发现年轻人群组中出现临床症状到诊断治疗的用时普遍比高龄人群组用时长2-4倍不等,对预后造成了不良的影响,因此本次报告建议将筛查的年龄提前至45岁,同时本次报告也不再对筛选的措施进行优先等级的排序,旨在提高筛查的利用率和依从性。
只要预期寿命≥10年、在75岁之前都建议继续接受定期筛查;
对于76-85岁的成人筛查应基于患者的偏好、预期寿命、健康状况和既往筛查史进行个体化制定;
不推荐85岁以上的成人继续筛查。
3. 高危人群筛查
(1)明确高危人群条件:
① 有结直肠息肉病史的个体;
② 曾行治疗性结直肠癌切除术的个体;
③ 有直系亲属诊断为直肠癌或结直肠腺瘤的个体(需根据亲属的诊断年龄提出不同的建议);
④ 有炎症性肠并且病史持续较长的个体;
⑤ 已知或疑似存在遗传性综合征的个体,特别是林奇综合征(遗传性非息肉病性结肠癌)或家族性腺瘤性息肉病的个体;
⑥ 因相关肿瘤而有腹部或盆腔放疗史的个体。
(2)筛查建议
虽然大部分罹患结直肠癌的年轻患者都有结直肠癌的家族史或其他的危险因素,但在许多实际案例中,这些危险因素的往往是在结直肠癌得到诊断后才识别出来的,这导致了这部分患者错失了原本可以及早发现危险因素和干预的机会。
因此,相比普通风险人群而言,ACS建议高危人群的筛查可以较普通风险人群提前进行,并且适当提高筛查的频率。
无论对于普通风险人群还是高危风险人群,一旦出现粪便检查结果的阳性应及时进行后续的结直肠镜的检查。
三 乳腺癌
1. 一图看明要点
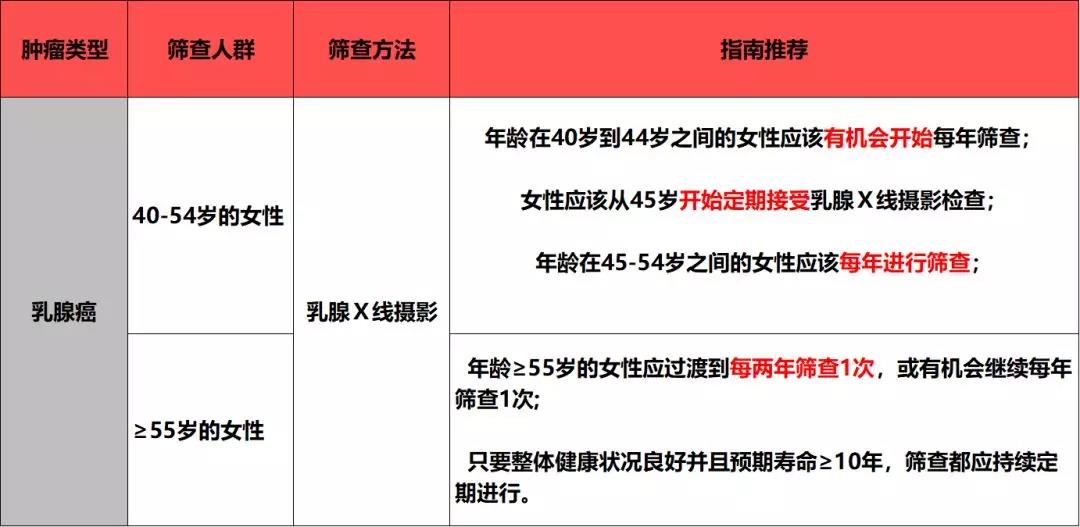
2. 普通人群乳腺癌的筛查建议
ACS的乳腺癌筛查指南强调了40-54岁女性进行乳腺癌筛查的重要性,研究已经证实绝经前女性行每年一次的乳腺Ⅹ线摄影筛查对比两年一次的乳腺Ⅹ线摄影筛查,诊断出晚期乳腺癌的风险显著降低。而在绝经后女性中,这样的获益并未体现,所以推荐年龄≥55岁的女性两年行一次乳腺Ⅹ线摄影检查即可。
针对乳腺Ⅹ线摄影检查可能存在的假阳性率、过度诊疗、辐射的问题,目前的相关文献和研究所提供的证据认为该检查的获益远高于其可能存在的弊端,因此不必因噎废食。
ACS并未对筛查设置终止年龄,但目前认为≥75岁的女性仍能从筛查中获益,因此,只要整体健康状况良好并且预期寿命≥10年,筛查都应持续定期进行。
3. 乳腺癌高危人群筛查建议
对于存在乳腺癌基因(BRCA)突变、其他少见的高危遗传综合征或因霍奇金病而进行胸部放疗、经特定的乳腺癌患病风险评价工具评价为患癌风险高于正常女性20%—25%的女性。每年一次的乳腺Ⅹ线摄影检查推荐从30岁开始,并建议联合MRI进行同步筛查。
四 宫颈癌
1. 一图看明要点
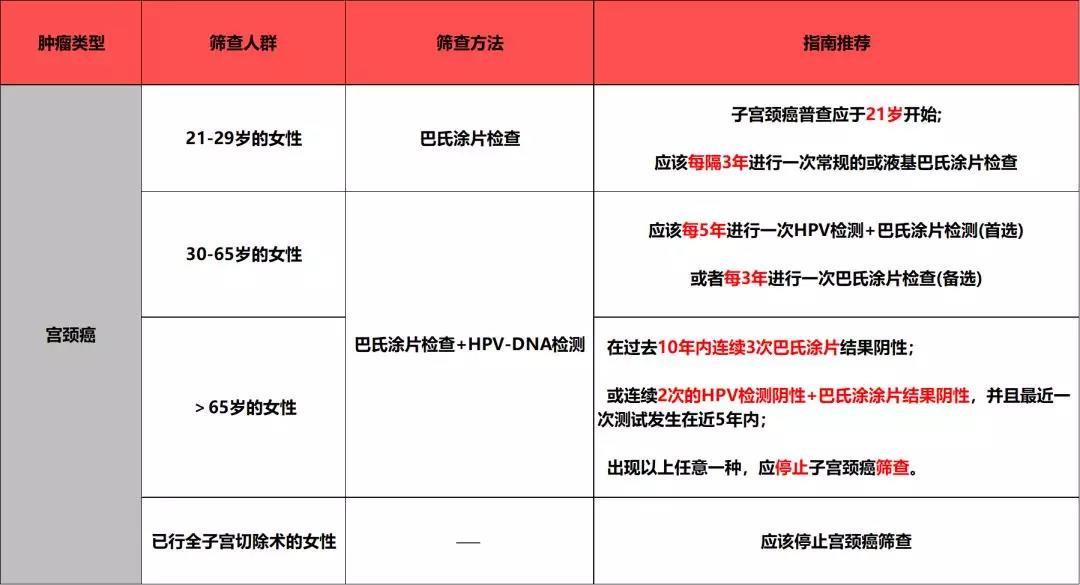
2. 筛查建议
(1)针对21-65岁的女性:
宫颈癌筛查应从21岁开始,21岁以下的女性不宜进行筛查,即使她们的初次性生活时间早于21岁或者有其他危险因素;
21-29岁的女性建议每3年行一次宫颈细胞学检查,该年龄阶段的女性不宜检测HPV-DNA;
30-65岁的女性推荐每5年进行一次HPV检测+巴氏涂片检测,当然也可以每3年行一次宫颈细胞学检查;
对于HPV阴性但存在非典型鳞状细胞结果意义暂不确定的女性,建议3年内复查细胞学检查;
建议的筛查措施不应根据妇女的HPV疫苗接种情况而改变。
(2)针对≥65岁的女性
对于HPV阴性但存在非典型鳞状细胞结果意义暂不确定的女性,同样建议停止筛查。
一旦筛查停止,无论如何都不应再度重启,即使这个阶段的女性有了新的性伙伴。
对于自行退化或经适当处理的宫颈上皮内瘤变2级(CIN2)、CIN3或原位腺癌,常规筛查应至少持续20年(即使将筛查延长超过65岁)。
注意:以上推荐意见只适用于普通风险水平女性。不适用于有宫颈癌病史、子宫暴露于雌激素(己烯雌酚)、因器官移植而存在免疫缺陷、接受化疗、长期使用皮质类固醇激素、HIV阳性以及行宫颈切除(除非存在CIN2级或更严重的情况)的女性。
五 子宫内膜癌
1. 一图看明要点

2. 在普通风险人群筛查建议
ACS建议应告知患子宫内膜癌的普通风险人群或风险较高的人群更年期之后可能的患癌风险和症状(尤其是意外的阴道出血情况),并且应鼓励她们将不适和出血的情况告知医生。
3. 高危人群筛查
(1)明确高危人群条件:
① 已知的林奇综合征基因突变携带者;
② 可能性很大的患癌基因突变携带者(如:有相关基因突变家族史);
③ 未经基因检测的情况下,疑似有结肠癌相关的常染色体突变的家族史的个体。
(2)筛查建议
高危人群建议从将筛查时间提前至35岁。由于筛查的时间提前了,难免给受检者带来疑虑,因此ACS建议应告知高危妇女,目前筛查的建议是基于专家意见,同时告知她们提前进行的子宫内膜癌检测的潜在益处、危害和局限性。
六 前列腺癌
1. 一图看明要点

2. 筛查建议
① 筛查措施推荐:单纯前列腺特异性抗原检测(PSA)或PSA+直肠指诊(DRE)。直肠指诊推荐用于存在性腺功能减退的男性,这部分个体PSA水平相对较低,检测敏感度有所下降。
② 对于PSA<2.5ng/mL的个体,筛查可延长至每两年一次;PSA≥2.5ng/mL的个体,则推荐每年筛查一次;
③ PSA≥4.0ng/mL的个体推荐行进一步评估或前列腺的穿刺活检;
④ PSA介于2.5ng/mL到4.0ng/mL之间的个体推荐由专科医生评估患者相关危险因素后决定下一步处理措施。
⑤ 对于预期寿命不足10年的无症状男性,不建议进行筛查。
注意:关于前列腺癌的筛查是否能降低患者死于前列腺癌的风险,目前是有争议的。
由于大多数情况下,前列腺癌是常见于高龄男性且进展相对较慢的肿瘤,所以对于因筛查而诊断出前列腺癌的患者,目前还无法预知他们从治疗中的实际获益,有些个体接受治疗后能避免因前列腺癌导致的残疾或者死亡,而对有些个体而言,在肿瘤还没发展到危及生命的时候,他们可能就因其他病因离世了。
前列腺癌诊断和治疗过程中的有创性操作可能给患者带来暂时性甚至是永久性的副作用。这些副作用包括并不限于泌尿道、肠道、性功能方面的问题。所以报告强调,进行筛查的个体应与专科医生进行充分沟通,权衡利弊再做出是否参与筛查的决定。
七 卵巢癌
1. 一图看明要点
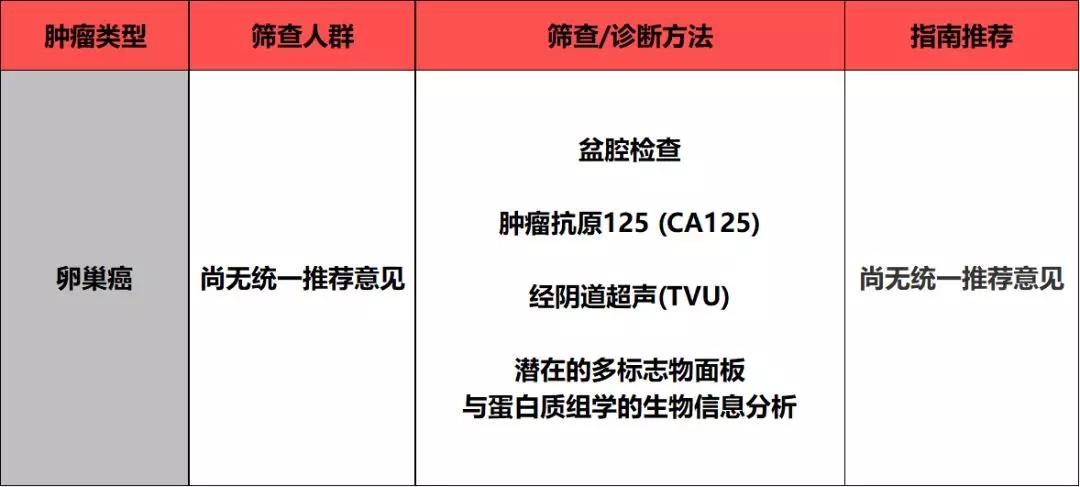
2. 筛查建议
对不起,暂时没有什么好的建议。
虽然,卵巢癌发病率比乳腺癌、宫颈癌前病变的发病率低得多的多,然而它却是致死率最高的妇科肿瘤,在美国只有一半不到卵巢癌患者存活超过五年,尽管早期卵巢癌的五年存活率超过90%,然而只有15%的患者能得到早期的诊断。
虽然,这个病很猛,但是2018版ACS报告连个像样一点的筛查建议都给不了,原因很简单,没研究清楚。现在没有任何组织推荐对普通风险人群进行卵巢癌的筛查。
美国预防服务工作组(USPSTF)则直接反对进行卵巢癌的筛查,因为目前的研究结果表明CA125和TVU并没有降低卵巢癌的死亡率。反而会对给实际上没有卵巢癌的却进行筛查的个体带来损害。既然弊大于利,那干脆筛查什么的,还是不了吧。
只能说相关的研究仍亟待进行,目前英国有一项相关研究证实了多模式筛查策略(MMS)在卵巢癌的筛查中可能对参与筛查的个体是有益的。该项策略包含:使用卵巢癌风险算法进行每年的CA 125检测,使用TVU作为二线检测,使用超声联合常规护理。但最终的结果仍需要更长时间的随访确定。
八 总结
刷完本文,想必各位老铁对这几大癌肿的筛查有了一定的了解了吧,对于肿瘤来讲,防远胜于治,这也是筛查所存在的必要性。愿各位,远离不良生活习惯,定期体检,必要时咨询专科医生建议,拥抱健康人生。
参考文献
Smith R A, Andrews K S, Brooks D, et al. Cancer screening in the United States, 2018: A review of current American Cancer Society guidelines and current issues in cancer screening[J]. CA Cancer J Clin, 2018.

































 粤公网安备 44010602001792号
粤公网安备 44010602001792号